Summary
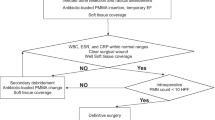
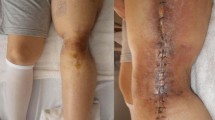
A total of 33 patients with infection after pilon fracture were retrospectively reviewed from 1988 to 1992. Twenty patients were transfered from peripheral hospitals with active osteitis, 13 patients were treated primarily in our hospital. Factors inducing infection in this group of patients are discussed critically. All patients underwent radical debridement. Restoration of bone stability was required in 72%. Due to the extent of infection, segmental resection had to be perfomed on 7 patients. Resulting soft tissue defects were closed with free flaps in 11 cases. Infection was controlled in 31 patients (93%), but only 8 could be classified as “cured” (24%). Two patients had amputations after failure of treatment. Despite successful therapy, the functional results are poor. Therefore, avoiding infection, has top priority in the post fracture treatment. The correct form of osteosynthesis adapted to the soft tissue lesion can lower infection rates significantly. Soft tissue defects, resulting from open fractures or after primary treatment, have to be closed by flap transfer within a short period of time. The management of the soft tissue is at least as important as the reconstruction of the bone in the treatment of pilon fractures.
Résumé
Nous avons examiné 33 patients ayant présenté une infection après fracture du pilon tibial entre 1988 et 1992. Vingt patients étaient transférés d’un autre hôpital. Nous discutons ici les raisons d’apparition de l’infection. Tous les patients furent traités avec un débridement radical. Une stabilisation de l’os est devenue nécessaire dans 72,3% des cas. Nous avons réalisé une résection segmentaire en raison d’une infection étendue dans 7 cas. Le défaut tissulaire causé par cette intervention fut fermé par un lambeau libre dans 11 cas. Ainsi nous avons pu arrêter l’infection dans 31 cas (93,3%) mais seulement 8 patients peuvent être considérés comme entièrement guéri (24,2%). Dans 2 cas une amputation fut réalisée en raison de l’échec du traitement. Malgré un traitement adapté le résultat fonctionnel est mauvais. C’est pourquoi éviter l’infection est le point le plus important du traitement des fractures. Le pourcentage des infections peut être abaissé en utilisant une forme d’ostéosynthèse adaptée aux lésions tissulaires. Il faut fermer les défauts tissulaires lors d’une fracture ouverte initialement ou après quelques jours par un lambeau. Le traitement correct des tissus est au moins aussi important que la reconstruction osseuse dans la prise en charge d’une fracture du pilon tibial.
Similar content being viewed by others
References
Mathes SJ, Alpert BS, Chang N (1982) Use of the muscle flap in chronic osteomyelitis. Experimental and clinical correlations. Plast Reconstr Surg 69: 815
Mathes SJ, Alpert BS, Chang N (1983) Coverage of the infected wound. Ann Surg 198: 420
Fitzgerald RH, Ruttle PE, Arnold PG, Kelly PJ, Irons GB (1985) Local muscle flaps in the treatment of chronic osteomyelitis. J Bone Joint Surg [Am] 67-A: 175
May JW, Jupiter JB, Weiland AJ, Byrd HS (1989) Clinical classification of posttraumatic tibial osteomyelitis. J Bone Joint Surg [Am] 71-A: 1422
Ingram C, Eron LJ, Goldenberg RI, Morrison A (1988) Antibiotic therapy of osteomyelitis in outpatients. MedClin North Am 72: 723
Mc Ferran MA, Smith SW, Boulas HJ, Schwartz HS (1992) Complications encountered in the treatment of Pilon Fractures. J Orthop Trauma vol 62
Rommens PM, Claes P, Deboodt P, Broos PL (1993) Therapeutisches Vorgehen bei der Pilonfraktur mit Weichteilschaden: Erfahrungen aus Leuven. 6. Dtsch Österr Schweizer Unfalltagung, Springer, Berlin Heidelberg. Hefte Unfallchir 230
Tscherne H, Oestern HJ (1982) Die Klassifizierung des Weichteilschadens bei offenen und geschlossenen Frakturen. Unfallheilkunde 85: 111
Müller ME, Nazarian S, Koch P (1988) The AO classification of fractures. Springer, New York
Bourne RB, Rorabeck CH, Macnab J (1983) Intra articular fractures of the distal tibia: the pilon fracture. J Trauma 23: 591–595
Ovadia DN, Beals RK (1986) Fractures of the tibial plafond. J Bone Joint Surg [Am] 68-A: 543
Ruedi T (1973) Fractures of the lower end of the tibia into the ankle joint: results 9 years after open reduction and internal fixation. Injury 5: 130
Teeny S, Wiss DA, Hathaway R, Sarmiento A (1990) Tibial plafond fractures: errors, complications and pitfalls in operative treatment (abstract). Orthop Transactions 14: 265
Moller BN, Krebs B (1982) Intra articular fractures of the distal tibia. Acta Orthop Scand 53: 991–996
Heim U, Näser M (1976) Die operative Behandlung der Pilon Fraktur. Technik der Osteosynthese und Resultate bei 128 Patienten. Arch Orthop Unfall Chir 86: 341–356
Ten Duis HJ (1990) De pilon tibiale fractuur. In: Van Mourik JB, Patka P (eds) Letsels van de enkel en de voet. Drukkerij van Denderen, Groningen, pp 197–215
Laughlin RT, Smith KL, Russell RC, Hayes JM (1993) Late functional outcome in patients with tibia fractures covered with free muscle flaps. J Orth Trauma 7: 123–129
Fleischmann W, Kinzl L, Hoellen I (1993) Kombinationsosteosynthese bei der Behandlung von Pilonfrakturen mit Weichteilschaden. 6. Dtsch Österr Schweiz Unfalltagung, Springer, Berlin Heidelberg. Hefte Unfallchir 230
Steinau HU, Germann G (1991) Plastischrekonstruktive Mikrochirurgie zur posttraumatischen Infektionsprophylaxe und -therapie. Chirurg 62: 852–860
Haas N, Südkamp N, Tscherne H (1990) Infektionshäufigkeit, Ursachen und Prophylaxe der Osteitis in der Unfallchirurgie. In: Burri C, Neugebauer R (eds) Aktuelle Probleme in der Unfallchirurgie. Hans Huber, Bern Stuttgart Toronto
Godina M (1986) Early microsurgical reconstruction of complex trauma of the extremities. Plast Reconstr Surg 78: 285
Author information
Authors and Affiliations
Additional information
European Bone and Joint Infection Society Meeting, München, Germany, October 7–9, 1993
Rights and permissions
About this article
Cite this article
Heppert, V., Hochstein, P., Aymar, M. et al. The treatment of infected tibial pilon fractures. Eur J Orthop Surg Traumatol 5, 161–163 (1995). https://doi.org/10.1007/BF02716264
Received:
Accepted:
Issue Date:
DOI: https://doi.org/10.1007/BF02716264